
Noticia Atecyr
07/04/2020 Documento de Rehva sobre cómo operar y utilizar las instalaciones térmicas en la edificación para prevenir la propagación del coronavirus (COVID-19) (SARS-CoV-2) en los lugares de trabajo

Documento de REHVA sobre cómo operar y utilizar instalaciones térmicas en edificios para prevenir la propagación del coronavirus (COVID-19) (SARS-CoV-2) en los lugares de trabajo.
Introducción
En este documento, REHVA resume los consejos sobre la operación y el uso de instalaciones térmicas en edificios, en áreas con un brote de coronavirus (COVID-19), a fin de prevenir su propagación, dependiendo de factores relacionados con las instalaciones de climatización o instalaciones de fontanería. Lea los consejos a continuación como orientación provisional; el documento puede complementarse con nuevas evidencias e información cuando estén disponibles.
Las sugerencias a continuación son adicionales a la orientación general para trabajadores y propietarios de edificios que se presenta en el documento de la OMS "Preparando los lugares de trabajo para COVID-19". El siguiente texto está destinado principalmente a profesionales de HVAC y gerentes de instalaciones, pero puede ser útil para especialistas en salud ocupacional y pública.
A continuación, se describen las precauciones relacionadas con el edificio y se explican algunas reacciones comunes. El alcance se limita a edificios comerciales y públicos (por ejemplo, oficinas, escuelas, zonas comerciales, locales deportivos, etc.) donde solo se espera la ocupación ocasional de personas infectadas. Se excluyen los hospitales y centros de salud (generalmente con una mayor concentración de personas infectadas).
Aviso legal:
Este documento REHVA se basa en la mejor evidencia y conocimiento disponible, pero en muchos aspectos la información del coronavirus (SARS-CoV-2) es tan limitada o no existe que la evidencia previa de SARS-CoV-11 se ha utilizado para recomendaciones de mejores prácticas. REHVA excluye cualquier responsabilidad por daños directos, indirectos, incidentales o cualquier otro daño que resulte relacionado con el uso de la información presentada en este documento.
Rutas de transmisión
Para cada epidemia son importantes las rutas de transmisión del agente infeccioso. En relación con el COVID-19, la suposición estándar es que las siguientes dos rutas de transmisión son dominantes: a través de gotas grandes (gotas / partículas emitidas al estornudar, toser o hablar) y a través del contacto de superficie (mano a mano, superficie a mano, etc...). Una tercera ruta de transmisión que está llamando más la atención de la comunidad científica es la ruta fecal-oral.
La ruta de transmisión fecal-oral para las infecciones por SARS-CoV-2 está implícitamente reconocida por la OMS, le recomendamos que consulte su último informe técnico del 2 de marzo de 2020. En este documento proponen como medida de precaución, descargar los inodoros con la tapa cerrada. Además, sugieren evitar los desagües secos en los pisos y otros dispositivos sanitarios agregando regularmente agua (cada 3 semanas, dependiendo del clima) para que el sello de agua funcione correctamente. Esto está en línea con una observación durante el brote de SARS 2002-2003: las conexiones abiertas con los sistemas de alcantarillado parecían ser una ruta de transmisión en un edificio de apartamentos en Hong Kong (Amoy Garden). Se sabe que al descargar el inodoro con la tapa abierta, éste desprende gotas con residuos de las tuberías. Y sabemos que se han detectado virus SARS-CoV-2 en muestras de heces (reportado en documentos científicos recientes y por las autoridades chinas). Además, un incidente comparable se informó recientemente en un complejo de apartamentos (Mei House). Por lo tanto, la conclusión es que las rutas de transmisión fecal-oral no pueden excluirse como ruta de transmisión.
Por vía aérea hay dos mecanismos de exposición:
1. Transmisión de contacto cercano a través de gotas grandes (> 10 micras), que se liberan y caen a superficies a no más de aproximadamente 1-2 m de la persona infectada. Las gotas se forman al toser y estornudar (el estornudo forma muchas más partículas habitualmente). La mayoría de estas gotas grandes caen sobre superficies y objetos cercanos, como escritorios y mesas. Las personas pueden contraer la infección al tocar esas superficies u objetos contaminados; y luego tocarse los ojos, la nariz o la boca. Si las personas se encuentran a una distancia de 1 a 2 metros de una persona infectada, pueden atraparla directamente al inhalar las gotas estornudadas, tosidas o exhaladas por ellas.
2. Transmisión en el aire a través de partículas pequeñas (<5 micras), que pueden permanecer en el aire durante horas y pueden transportarse a largas distancias. También se generan al toser, estornudar y hablar. Se forman pequeñas partículas (núcleos o residuos de gotas) a partir de gotas que se evaporan (las gotas de 10 micras se evaporan en 0,2 s) y se desecan. El tamaño de una partícula de coronavirus es de 80-160 nanometros2 y permanece activa por muchas horas o un par de días en superficies de la estancia (a menos que haya una limpieza específica). El SARS-CoV-2 permanece activo hasta 3 horas en el aire interior y 2-3 días en las superficies de la habitación en condiciones interiores comunes. Estas pequeñas partículas de virus permanecen en el aire y pueden viajar largas distancias transportadas por los flujos de aire en las estancias o en los conductos de aire de extracción de los sistemas de ventilación. La transmisión aérea ha causado infecciones de SARS-CoV-1 en el pasado; actualmente no hay evidencia reportada aun específicamente para la infección por la enfermedad de coronavirus (COVID-19) es probable pero aún no está documentado. Tampoco hay datos reportados o estudios para descartar la posibilidad de la ruta de partículas en el aire. Una indicación para esto es: el virus Corona SARS-CoV-2 se ha aislado de los hisopos tomados de los respiraderos de escape en habitaciones ocupadas por pacientes infectados. Este mecanismo implica que mantener una distancia de 1-2 m de las personas infectadas podría no ser suficiente y aumentar la ventilación es útil debido a la eliminación de más partículas.
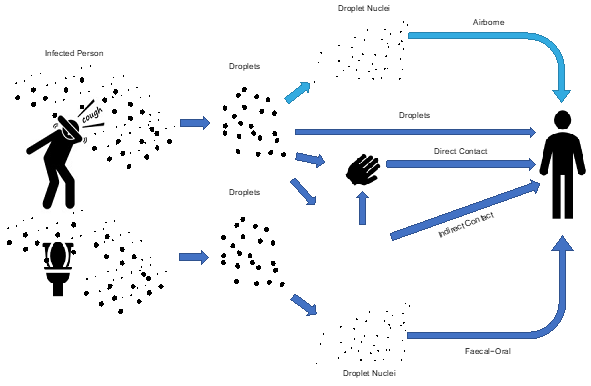
Figura 1. La OMS informó los mecanismos de exposición de las gotas de COVID-19 SARS-CoV-2 (color azul oscuro). Color azul claro: mecanismo aerotransportado que se conoce por SARS-CoV-1 y otros tipos de gripe, actualmente no hay evidencia reportada específicamente para SARS-CoV-2 (figura: cortesía de Francesco Franchimon).
Con el SARS-CoV-2, la ruta aérea (infección por exposición a partículas de núcleo de gotitas) ha sido reconocida actualmente por la OMS para procedimientos hospitalarios e indirectamente a través de la guía para aumentar la ventilación. Puede existir cuando se cumplen ciertas condiciones (es decir, oportunidad aerotransportada) de acuerdo con la Comisión Nacional de Salud de China (resultado no publicado). La transmisión aérea puede ser posible en ciertas circunstancias, existe el riesgo de propagar la infección incluso sin toser o estornudar como cuando se habla con muchas personas a corta distancia en un espacio cerrado. El último estudio concluyó que la transmisión de aerosoles es plausible, ya que el virus puede permanecer fácilmente en aerosoles durante varias horas. Otro estudio reciente que analizó los eventos de superdifusión, mostró que los ambientes cerrados con ventilación mínima contribuyeron fuertemente a un número característicamente alto de infecciones secundarias. El borrador del informe que discute la transmisión en el aire concluye que están surgiendo pruebas que indican que el SARS-CoV-2 también se transmite a través de partículas en el aire.
Conclusión en relación con la ruta de transmisión aérea:
Actualmente, necesitamos todos los esfuerzos para gestionar esta pandemia desde todos los frentes. Por lo tanto, REHVA propone, especialmente en áreas de 'puntos calientes', usar el principio ALARA (tan bajo como sea razonablemente posible) y tomar un conjunto de medidas que ayuden a controlar también la ruta aérea en los edificios (aparte de las medidas de higiene estándar recomendadas por la OMS, consulte el documento 'Cómo preparar los lugares de trabajo para COVID-19').
Recomendaciones prácticas para la operación de instalaciones térmicas en la edificación:
Aumentar el aire de impulsión (ventilación) y extracción.
En edificios con sistemas de ventilación mecánica, se recomiendan tiempos de operación prolongados. Cambie los tiempos de reloj de los temporizadores del sistema para iniciar la ventilación a velocidad nominal al menos 2 horas antes del tiempo de uso del edificio y cambie a una velocidad más baja 2 horas después del tiempo de uso del edificio. En los sistemas de ventilación controlados por demanda, cambie el punto de ajuste de CO2 a un valor más bajo de 400 ppm, para asegurar la operación a la velocidad nominal. Mantenga la ventilación encendida las 24 horas, los 7 días de la semana, con tasas de ventilación reducidas (pero no apagadas) cuando las personas están ausentes. En edificios que han sido desocupados debido a la pandemia (algunas oficinas o edificios educativos) no se recomienda apagar la ventilación, sino operar continuamente a velocidad reducida. Teniendo en cuenta una primavera con pequeñas necesidades de calefacción y refrigeración, las recomendaciones anteriores tienen penalizaciones energéticas limitadas, mientras ayudan a eliminar las partículas de virus del edificio y a eliminar las partículas de virus liberadas de las superficies.
El consejo general es suministrar tanto aire exterior como sea razonablemente posible. El aspecto clave es la cantidad de aire fresco suministrado por persona. Si debido a la utilización del teletrabajo, se reduce el número de empleados, no concentre a los empleados restantes en áreas más pequeñas, sino que mantenga o amplíe el distanciamiento social (distancia física mínima de 2-3 m entre las personas) para fomentar la ventilación.
Los sistemas de ventilación de escape de los inodoros siempre deben mantenerse las 24 horas del día, los 7 días de la semana, y asegúrese de que se crea una presión baja, especialmente para evitar la transmisión fecal-oral.
Use más aireación de ventana
La recomendación general es mantenerse alejado de espacios abarrotados y mal ventilados. En edificios sin sistemas de ventilación mecánica, se recomienda el uso activo de ventanas operables (mucho más de lo normal, incluso cuando esto causa cierta incomodidad térmica). La ventilación de ventanas es la única forma de aumentar los tipos de cambio de aire. Se pueden abrir ventanas durante 15 minutos más o menos al entrar en la estancia (especialmente cuando la estancia estaba ocupada por otros de antemano). Además, en edificios con ventilación mecánica, la ventilación de ventanas se puede utilizar para aumentar aún más la ventilación.
Las ventanas abiertas en inodoros con sistemas de extracción pasivo o mecánico pueden causar un flujo de aire contaminado desde el inodoro a otras habitaciones, lo que implica que la ventilación comienza a funcionar en dirección inversa. Evitar abrir las ventanas del baño. Si no hay extracción adecuada de los inodoros y no se puede evitar la ventilación de las ventanas en los inodoros, es importante mantener las ventanas abiertas también en otros espacios para lograr flujos cruzados en todo el edificio.
La humidificación y el aire acondicionado no tienen efecto práctico
La humedad relativa (HR) y la temperatura contribuyen a la transmisión del virus en interiores, lo que afecta la durabilidad del virus, la formación de núcleos de gotas y la susceptibilidad de las membranas mucosas de los ocupantes. La transmisión de algunos virus en los edificios puede verse limitada al cambiar la temperatura del aire y los niveles de humedad. En el caso de COVID-19, esto desafortunadamente no es una opción, ya que los coronavirus son bastante resistentes a los cambios ambientales y son susceptibles solo a una humedad relativa muy alta por encima del 80% y una temperatura por encima de 30 ˚C, que no son alcanzables y aceptable en edificios por otras razones (por ejemplo, bienestar térmico y crecimiento microbiano). El SARS-CoV-2 se ha encontrado altamente estable durante 14 días a 4 ℃; Se necesitaron 37 ℃ en un día y 56 ℃ por 30 minutos para inactivar el virus.
La estabilidad (viabilidad) del SARS-CoV-2 se ha probado a una temperatura interior típica de 21-23 ℃ y una HR del 65% con una estabilidad viral muy alta a esta HR. Junto con la evidencia previa sobre MERS-CoV, está bien documentado que la humidificación de hasta el 65% puede tener un efecto muy limitado o nulo en la estabilidad del virus SARS-CoV-2. Por lo tanto, la evidencia no respalda que una humedad moderada (RH 40-60%) sea beneficiosa para reducir la viabilidad del SARS-CoV-2, por lo tanto, la humidificación NO es un método para reducir la viabilidad del SARS-CoV-2.
Las pequeñas gotas (0,5 - 10 micras) se evaporarán rápidamente bajo cualquier nivel de humedad relativa (HR). Los sistemas nasales y las membranas mucosas son más sensibles a las infecciones a una HR muy baja de 10-20%, y esta es la razón por la cual a veces se sugiere cierta humidificación en invierno (a niveles de 20-30%). Sin embargo, esta necesidad indirecta de humidificación en invierno en el caso COVID-19 no es relevante dadas las condiciones climáticas exteriores (a partir de marzo esperamos una HR interior superior al 30% en todos los climas europeos sin humidificación).
Por lo tanto, en edificios equipados con humidificación centralizada, no hay necesidad de cambiar los puntos de ajuste de los sistemas de humidificación (generalmente 25 o 30%). Teniendo en cuenta la primavera que está por comenzar, estos sistemas no deberían estar en funcionamiento de ninguna manera.
Los sistemas de calefacción y refrigeración pueden funcionar normalmente ya que no hay implicaciones directas en la propagación de COVID-19. Por lo general, no es necesario ningún ajuste de los puntos de ajuste para los sistemas de calefacción o refrigeración.
Uso seguro de las secciones de recuperación de calor
Bajo ciertas condiciones, las partículas de virus en el aire extraído pueden volver a ingresar al edificio. Los dispositivos de recuperación de calor pueden transportar virus unidos a partículas desde el lado del aire de escape al lado del aire de impulsión a través de fugas.
Los intercambiadores de calor de aire a aire regenerativos (es decir, rotores, llamados también ruedas de entalpía) pueden ser sensibles a fugas considerables en el caso de un diseño y mantenimiento deficientes. Para operar correctamente los intercambiadores de calor rotativos, equipados con sectores de purga y configurados correctamente, las tasas de fuga son casi las mismas que las de los intercambiadores de calor de placas en el rango de 1-2%. Para los sistemas existentes, la fuga debe ser inferior al 5% y debe compensarse con un aumento de la ventilación del aire exterior de acuerdo con la norma EN 16798-3: 2017. Sin embargo, muchos intercambiadores de calor rotativos pueden no estar instalados correctamente. La falta más común es que los ventiladores se han montado de tal manera que se crea una mayor presión en el lado del aire extraído. Esto provocará fugas del aire de extracción al aire de impulsión. El grado de transferencia incontrolada de aire de extracción contaminado puede ser en estos casos del orden del 20%, lo que no es aceptable.
Se conoce que los intercambiadores de calor rotativos, que están construidos, instalados y mantenidos adecuadamente, tienen una transferencia casi nula de contaminantes unidos a partículas (incluidas bacterias, virus y hongos transportados por el aire), pero la transferencia se limita a contaminantes gaseosos como el humo del tabaco y otros olores. Por lo tanto, no hay evidencia de que las partículas portadoras de virus a partir de 0,1 micrones sean objeto de una fuga. Debido a que la tasa de fuga no depende de la velocidad de rotación del rotor, no es necesario apagar los rotores. El funcionamiento normal de los rotores hace que sea más fácil mantener las tasas de ventilación más altas. Se sabe que la fuga de arrastre es más alta con un flujo de aire bajo, por lo que se recomiendan tasas de ventilación más altas.
Si se sospecha que hay fugas en las secciones de recuperación de calor, el ajuste de presión o la derivación (algunos sistemas pueden estar equipados con derivación) pueden ser una opción para evitar una situación en la que una presión más alta en el lado de extracción provocará fugas de aire en el lado de impulsión. Las diferencias de presión pueden corregirse mediante amortiguadores o mediante otros medios adecuados. En conclusión, recomendamos inspeccionar el equipo de recuperación de calor, incluida la medición de la diferencia de presión. Para estar seguro, el personal de mantenimiento debe seguir los procedimientos estándar de seguridad del trabajo polvoriento, incluido el uso de guantes y protección respiratoria.
La transmisión de partículas de virus a través de dispositivos de recuperación de calor no es un problema cuando un sistema HVAC está equipado con una unidad de doble bobina u otro dispositivo de recuperación de calor que garantiza una separación del aire del 100% entre el lado de extracción y el de impulsión.
Sin uso de recirculación
Las partículas de virus en los conductos de retorno también pueden volver a ingresar a un edificio cuando las unidades de tratamiento de aire centralizadas están equipadas con sectores de recirculación. Se recomienda evitar la recirculación central durante los episodios de SARS-CoV-2: cierre los compuertas de recirculación (a través del Sistema de gestión de edificios o manualmente). En caso de que esto genere problemas con la capacidad de enfriamiento o calefacción, esto debe aceptarse porque es más importante prevenir la contaminación y proteger la salud pública que garantizar el bienestar térmico.
A veces, las unidades de tratamiento de aire y las secciones de recirculación están equipadas con filtros de aire de retorno. Esta no debería ser una razón para mantener abiertos las compuertas de recirculación ya que estos filtros normalmente no filtran partículas con virus de manera efectiva ya que tienen eficiencias estándar (Clase de filtro F4/ F5 o ISO grueso / ePM10) y no eficiencias HEPA.
Algunos sistemas (fan coil y unidades de inducción) funcionan con circulación local (a nivel de sala). Si es posible (sin necesidad de enfriamiento significativo), se recomienda apagar estas unidades para evitar la resuspensión de partículas de virus a nivel de la estancia (especialmente cuando las estancias son utilizadas normalmente por más de un ocupante). Las unidades de fan coil tienen filtros gruesos que prácticamente no filtran partículas pequeñas, pero aun así pueden recoger partículas.
En la superficie del intercambiador de calor del fancoil, es posible inactivar el virus calentando las baterías del fancoil a 60 ℃ durante una hora o 40 ℃ durante un día. Si los fan coils no se pueden apagar, se recomienda que sus ventiladores funcionen continuamente porque el virus puede sedimentarse en los filtros y el refuerzo de resuspensión puede seguir cuando se enciende el ventilador. En la operación de circulación continua, las partículas de virus se eliminarán con ventilación por extracción.
La limpieza de conductos no tiene ningún efecto práctico
Ha habido declaraciones de reacción exagerada que recomiendan limpiar los conductos de ventilación para evitar la transmisión del SARS-CoV-2 a través de sistemas de ventilación. La limpieza de los conductos no es efectiva contra la infección de estancia a estancia porque el sistema de ventilación no es una fuente de contaminación si se siguen las instrucciones anteriores sobre recuperación de calor y recirculación. Los virus unidos a partículas pequeñas no se depositarán fácilmente en los conductos de ventilación y, de todos modos, el flujo de aire los llevará a cabo. Por lo tanto, no se necesitan cambios en los procedimientos normales de limpieza y mantenimiento de conductos. Mucho más importante es aumentar el suministro de aire fresco, y evitar la recirculación de aire de acuerdo con las recomendaciones anteriores.
No es necesario cambiar los filtros de aire exterior
En el contexto de COVID-19, se ha preguntado si se deben reemplazar los filtros y cuál es el efecto de protección en ocasiones muy raras de contaminación por virus al aire libre, por ejemplo, si los escapes de aire están cerca de las tomas de aire. Los sistemas de ventilación modernos (unidades de tratamiento de aire) están equipados con finos filtros de aire exterior justo después de la entrada de aire exterior (clase de filtro3 F7 o F84 o ISO ePM2.5 o ePM1) que filtran bien las partículas del aire exterior. El tamaño desnudo de una partícula de coronavirus de 80-160 nm (PM0,1) es menor que el área de captura de los filtros F8 (eficiencia de captura 65-90% para PM1), pero muchas de esas partículas pequeñas se asentarán en las fibras del filtro por mecanismo de difusión. Las partículas de SARS-CoV-2 también se agregan con partículas más grandes que ya están dentro del área de captura de los filtros. Esto implica que, en casos excepcionales de aire exterior contaminado con virus, los filtros finos estándar de aire exterior proporcionan una protección razonable para una baja concentración y ocasionalmente propagan virus en el aire exterior.
Las secciones de recuperación de calor y recirculación están equipadas con filtros de aire de extracción menos efectivos (F4 / F5 o ISO grueso / ePM10) cuyo objetivo es proteger el equipo del polvo. Estos filtros no tienen que filtrar las partículas pequeñas, ya que las partículas de virus serán ventiladas por el aire de extracción (consulte también la recomendación de no utilizar la recirculación en "sin uso de recirculación").
Desde la perspectiva del reemplazo del filtro, se pueden utilizar procedimientos de mantenimiento normales. Los filtros obstruidos no son una fuente de contaminación en este contexto, pero reducen el flujo de aire de suministro, lo que tiene un efecto negativo en las contaminaciones interiores. Por lo tanto, los filtros deben reemplazarse de acuerdo con el procedimiento normal cuando se exceden los límites de presión o tiempo, o de acuerdo con el mantenimiento programado. En conclusión, no recomendamos cambiar los filtros de aire exterior existentes y reemplazarlos con otro tipo de filtros ni recomendamos cambiarlos antes de lo normal.
El personal de mantenimiento de HVAC podría estar en riesgo cuando los filtros (especialmente los filtros de extracción de aire) no se cambian de acuerdo con los procedimientos de seguridad estándar. Para estar seguro, siempre asuma que los filtros tienen material microbiológico activo, incluidos virus viables. Esto es particularmente importante en cualquier edificio donde recientemente haya habido una infección. Los filtros deben cambiarse con el sistema apagado, con guantes, con protección respiratoria, y desechados en una bolsa sellada.
Los filtros de aire de la habitación pueden ser útiles en situaciones específicas
Los filtros de aire de la estancia eliminan eficazmente las partículas del aire, lo que proporciona un efecto similar en comparación con la ventilación. Para ser efectivos, los filtros de aire deben tener al menos eficiencia de filtro HEPA. Desafortunadamente, la mayoría de los filtros de aire para estancias con precios viables no son lo suficientemente efectivos. Los dispositivos que usan principios de filtración electrostática (¡no es lo mismo que los ionizadores de ambiente!) a menudo también funciona bastante bien. Debido a que el flujo de aire a través de los filtros de aire es limitado, el área de la estancia que pueden servir efectivamente es normalmente bastante pequeña, típicamente menos de 10 m2. Si uno decide usar un filtro de aire (nuevamente: aumentar la ventilación regular a menudo es mucho más eficiente) se recomienda ubicar el dispositivo cerca de la zona de respiración. El equipo especial de limpieza UV que se instalará para el suministro de aire o el tratamiento del aire de la habitación también es efectivo para matar bacterias y virus, pero esto normalmente es solo una solución adecuada para el equipo de las instalaciones de atención médica.
Instrucciones de uso de la tapa del inodoro
Si los asientos de los inodoros están equipados con tapas, se recomienda lavar los inodoros con tapas cerradas para minimizar la liberación de gotas y residuos de las cañerias. Es importante que los sellos de agua funcionen todo el tiempo. Por lo tanto, organice que los ocupantes del edificio tengan instrucciones de usar las tapas.
Resumen de medidas prácticas para la operación de instalaciones térmicas en la edificación:
1. Asegure la ventilación de los espacios con aire exterior.
2. Cambie la ventilación a velocidad nominal al menos 2 horas antes del tiempo de uso del edificio y cambie a velocidad más baja 2 horas después del tiempo de uso del edificio
3. En las noches y fines de semana, no apague la ventilación, pero mantenga los sistemas funcionando a menor velocidad.
4. Asegure una ventilación regular con ventanas (incluso en edificios con ventilación mecánica)
5. Mantenga la ventilación del inodoro 24horas/7dias en funcionamiento
6. Evite abrir ventanas en los inodoros para asegurar la dirección correcta de ventilación.
7. Indique a los ocupantes del edificio que descarguen los inodoros con la tapa cerrada
8. Cambie las unidades de tratamiento de aire con recirculación a aire 100% exterior
9. Inspeccione el equipo de recuperación de calor para asegurarse de que las fugas estén bajo control.
10. Apague las bobinas del ventilador o actívelas para que los ventiladores estén continuamente encendidos
11. No cambie los puntos de ajuste de calefacción, refrigeración y posibles humectaciones.
12. No planifique la limpieza de conductos para este período
13. Reemplace el aire exterior central y extraiga los filtros de aire como de costumbre, de acuerdo con el programa de mantenimiento
14. Los trabajos regulares de reemplazo y mantenimiento del filtro se realizarán con medidas de protección comunes, incluida la protección respiratoria
Feedback del documento
Si es especialista en los problemas abordados en este documento y tiene comentarios o sugerencias para mejoras, no dude en contactarnos a través de info@rehva.eu. Mencione el "documento provisional COVID-19" como asunto cuando nos envíe un correo electrónico.
Comentario adicional
Este documento fue preparado por un grupo de voluntarios de REHVA, la primera versión en el período del 6 al 15 de marzo de 2020. Los miembros del grupo de expertos son:
Prof. Jarek Kurnitski, Universidad Tecnológica de Tallin, Presidente del Comité de Tecnología e Investigación REHVA
Atze Boerstra, vicepresidente de REHVA, director gerente BBA Binnenmilieu
Francesco Franchimon, director gerente Franchimon ICM
Prof. Livio Mazzarella, Universidad Politécnica de Milán.
Jaap Hogeling, gerente de proyectos internacionales en ISSO
Frank Hovorka, presidente de REHVA, director de tecnología e innovación FPI, París
Prof. em. Olli Seppänen, Universidad de Aalto
Este documento fue revisado por el profesor Yuguo Li de la Universidad de Hong Kong, el profesor Shelly Miller de la Universidad de Colorado Boulder, el profesor Pawel Wargocki de la Universidad Técnica de Dinamarca y la profesora Lidia Morawska de la Universidad Tecnológica de Queensland.
Bibliografía
Este documento se basa en parte en una encuesta bibliográfica, los documentos científicos y otros documentos que se utilizaron se pueden encontrar en este documento
Conocenos
Sobre Atecyr Gobierno Agrupaciones Comité Técnico Socios Servicios a los socios Internacional
Formación y temas técnicos
Formación Publicaciones Acceso a Calcula con Atecyr Descarga de programas Premio HVACR Atecyr

